“Vi arbejder jo med tro, håb og drømme”
I dette efterår er det 40 år siden, at det første danske IVF-barn blev født, og arbejdet med assisteret reproduktion har længe været en eftertragtet specialdisciplin for bioanalytikere. På Fertilitetsklinikken i Skive er bioanalytikerne aktivt med under hele behandlingsforløbet.
Det er for længst blevet anerkendt som en folkesygdom, og kurven for ufrivillig barnløshed er fortsat for opadgående.
Ifølge den seneste opgørelse fra 2021 blev 12,3 procent af alle danske babyer det år født som resultat af det håndholdte præcisionsarbejde, bioanalytikere på landets fertilitetsklinikker udfører med pipetter, petriskåle, kanyler, mikroskoper, katetre og inkubatorer.
Dét faktum, at de netop knokler for at kompensere for en bekymrende samfundstendens, er de særdeles bevidste om på Fertilitetsklinikken på Regionshospitalet i Skive.
“For mænd tegner der sig desværre et stadig mere dommedagsagtigt scenarie. Deres sædkvalitet kan være afgjort, allerede kort efter at de selv er blevet undfanget. Altså på DNA-niveau og på grund af miljøpåvirkninger, deres mor har været udsat for,” forklarer Kirsten Madsen, født 1963 og bioanalytiker årgang 1985 samt certificeret embryolog i regi af ESHRE (European Society of Human Reproduction and Embryology). Kvinder har en lidt anden profil, tilføjer hun:
“For dem er det først og fremmest underlivssygdomme og den høje alder for første forsøg på graviditet, der er årsagen til deres nedsatte fertilitet. Efter de 35 år går det kraftigt ned ad bakke.”
Kirsten Madsen har siden 2000 været ansat på den regionale fertilitetsklinik, der blev indviet i 1996. Det var 13 år efter, at man på Rigshospitalet i 1983 havde bragt Danmarks første baby til verden ved hjælp af In Vitro Fertilisation (IVF).
Ikke længere stort tabu
Det var en begivenhed, som – nu vi har gang i historieskrivningen – indtraf fem år efter Baby 0: Louise Joy Brown, født på et hospital i Manchester-området den 25. juli 1978 som verdens første fuldbårne resultat af forsøg med udtagning af humane æg fra (i dette tilfælde sammenvoksede) æggeledere og med efterfølgende befrugtning i en petriskål – in vitro. Samt en såkaldt “tilbagelægning” af de modnede embryoner i den biologiske mors livmoder.
Dengang blev nyheden modtaget i offentligheden som en skelsættende videnskabelig sensation og lynhurtigt omgærdet af religiøse og etiske anfægtelser fra myndigheder, kirkesamfund og politikere. Var det her Guds/naturens henholdsvis vilje/orden?
Fertilitetsbehandling i Danmark
1983: Første danske barn fødes efter IVF.
1987: IVF indføres som hospitalsbehandlingstilbud.
1980’erne: Op til 4 embryoner må lægges tilbage i kvinden pr. gang.
1993: Lovhjemmel til ægdonationsbehandling
samt nedfrysning/optøning af embryoner:
1993: Max 3 embryoner må nu lægges tilbage i
kvinden pr. gang.
1994: Mikroinjektion (ICSI) indføres.
1.1.1997: Fertilitetsklinikken i Skive etableres.
1997: Max 2 embryoner må tilbagelægges pr gang i frisk forsøg og max 3 embryoner i fryseforsøg. (Denne lov gælder stadig, men praksis har gennem nogle år nu været, at kun et embryon tilbagelægges pr. gang)
2007: Ægdonation tillades fra kvinder, som
ikke i forvejen er i IVF- behandling.
2007: Enlige kvinder og lesbiske par må modtage IVF-behandling.
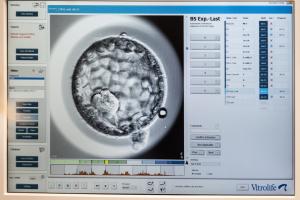
2011: Time-lapse system indføres i Skive. Automatisk billedtagning af embryonerne.
1.1.2024: Tidsgrænse på fem år for opbevaring af nedfrosne, ubefrugtede uden medicinsk indikation æg ophæves og udløber ved kvindens 46. år. Gælder alene for private klinikker. I det offentlige er den type opbevaring
det kun tilladt med en lægefaglig begrundelse.
Lis Bedsted, Kirsten Madsens 39-årige kollega, har levet et helt liv, hvor medicinsk hjælp til familieforøgelse
har været en mulighed og er blevet stadig mere udbredt. Langt mindre kontroversielt. Og ikke mindst nødvendigt for opretholdelsen af en balanceret demografi.
“Det er ikke længere det tabu, det var engang. Mange taler i dag helt åbent om, at de er i fertilitetsbehandling. Og da målgruppen også tilhører en generation, hvor man googler meget, møder de
også op med en stor viden og klare forventninger til behandlingen,” siger hun.
Lis Bedsted kom selv til klinikken i Skive for fire år siden. Efter en ansættelse på Klinisk Immunologisk Afdeling på Rigshospitalet vendte hun og familien hjem til det jyske, og da der pludselig bød sig en mulighed for at få jobbet på Fertilitetsklinikken i Skive, slog hun til. Det var nemlig ikke bare et job. Det var drømmejobbet, der kombinerer bioanalytiker classic med tæt patientkontakt.
“En tidligere kollega havde fortalt om sit arbejde på en fertilitetsklinik, og jeg var bare solgt. Men det var svært at få en fod indenfor, fordi der ikke rigtig sker nogen udskiftning på klinikkerne, da stillingerne er meget eftertragtede. Opslaget til jobbet i Skive blev mit store held,” fortæller hun.
Mesterlære
Det er først efter nogle års ansættelse på en fertilitetsklinik, at man som bioanalytiker får mulighed for at tage den eksamen til certificeret embryolog, som ESHRE udbyder. Inden da står den på grundig sidemandsoplæring, forklarer Kirsten Madsen:
“Uddannelsen er først og fremmest en rigtig god mesterlære med rigtig meget manuelt arbejde. Desværre er det derfor også svært at have bioanalytikerstuderende i praktik, da de i sagens natur ikke selv får lov til at arbejde med materialet fra patienterne. Man kan kun observere os i vores arbejde,” siger hun. Og giver et godt råd til en mulig smutvej til de attraktive job på fertilitetsklinikkerne:
“Søg job i en kommerciel sædbank; så er der noget på CV’et, der stiller en bedre som ansøger til fertilitetsklinikkerne.”
I sommer var hun og Lis Bedsted begge i København sammen med en større tværfaglig gruppe kolleger fra Skive-klinikken. ESHRE afholdt verdenskongres i Bella Center, og et af de dagsordensættende temaer var de mere komplicerede eller direkte uforklarlige tilfælde af infertilitet. Det er også emner, forskerne på Skive-klinikken under ledelse af den prominente professor Peter Humaidan er optaget af. Og i øvrigt et anliggende,
Kirsten Maden og Lis Bedsted har stærke holdninger til:
“Den gruppe kvinder, der har sværest ved at blive gravide, får desværre mindst hjælp i det offentlige. Kvinder, der fx lider af PCOS, endometriose eller er såkaldt low responders, har dårligere chancer for at få udtaget gode æg, der kan resultere i en baby. De får heller ikke så ofte ekstra æg lagt i fryseren, der kan blive til eventuelle søskende. Selvom de har disse lidelser, får de ifølge loven præcis det samme tilbud om fem hormonstimuleringer og tre tilbagelægninger, som gælder for kvinder uden de samme problemer. Nogle af dem ender derfor med at skulle betale for fortsat behandling på en fertilitetsklinik. Det synes vi fandeme er uretfærdigt,” lyder det fra Kirsten Madsen.
“Men når det så lykkes en af disse kvinder, vi har arbejdet rigtig længe med, endelig at blive gravid, løber vi da også over til bageren efter brød. Det er noget af det fedeste; faktisk at kunne hjælpe dem, der har mest brug for hjælp,” supplerer Lis Bedsted.
Forskning giver faglig bekræftelse
I Skive er det bioanalytikerne – og ikke fx sygeplejersker – der står for kontakten til de forhåbentlig kommende forældre og ringer dem op, når deres æg er klar fra inkubatoren.
“Ja, vi betragtes ikke bare som servicepersonale i laboratoriet, men er aktivt med under hele behandlingsforløbet. Vi deltager også i den forskning, vores overlæger altid er i gang med. Fx sætter vi protokoller op, afprøver nyt udstyr og sørger for, at prøvematerialet til forsøg bliver behandlet korrekt. Det er fagligt meget bekræftende. Men det kræver naturligvis, at vi som faggruppe selv sørger for at sige til og får os meldt på banen,” siger Kirsten Madsen.
Ud over old school kateterinseminering i kvindens livmoder – med eller uden hormonstimulering og med eller uden donorsæd – handler assisteret reproduktion ligesom for 40 år siden stadig grundlæggende om at udtage æg fra kvindens æggeledere, typisk efter en hormonstimulation, der sætter gang i produktion af æganlæg. Æggene befrugtes derefter uden for livmoderen med enten partnerens eller – hvis der er en mandlig infertilitetsfaktor i spil – en donors oprensede sæd. Er den kommende fars sædcellers kvalitet og især mobilitet særlig problematisk, er mikroinsemination, ICSI, en mulighed.
Her udvælges og immobiliseres – med et velafrettet hak, der brækker halen – en enkelt, tilpas energisk sædcelle under mikroskopet og injiceres med en pipette direkte ind i et modent æg. Denne fremgangsmåde mødte især tidligere modstand, da den rent teknisk sætter alle naturens tilfældighedsprincipper ud af spil.
“Da metoden blev introduceret i Belgien i 1991, hørte man igen anklager om, at lægerne ville lege Gud. Mænd skal jo altid slås, og det mener man så også, at sædceller skal. De skal i alt fald helst selv være i stand til at banke på, for at der bliver lukket op for dem i en fertilitetsbehandling,” forklarer Kirsten Madsen.
Ærefrygt og fascination
Efter befrugtningen lægges æggene i slides i en inkubator med time-lapse system og får lov til at udvikle sig uforstyrret ved 37 stabile grader og under de mest optimale fugtigheds- og iltforhold. Lige indtil bioanalytikeren i løbet af to-fem døgn vurderer et eller flere af dem til at være parate til at blive lagt op i en med længsel ventende livmoder. Er der flere gode æg, bliver de resterende frosset ned og eventuelt brugt til efterfølgende fertilitetsbehandlinger.
Mens flere af trinene i behandlingen gradvist er blevet raffineret, så hormonbehandlingerne fx ikke længere er helt så belastende for kvinderne, og det ikke som tidligere er praksis at lægge op til fire æg op for overhovedet at være sikker på et resultat, er der især ét forhold, der har gjort bioanalytikernes arbejde mere tilfredsstillende og fleksibelt.
IVF og fødsler
Procentdelen af danske børn, der er født efter forskellige former for fertilitetsbehandling, har i en årrække ligget på ca. 10.
Ifølge den seneste opgørelse fra Dansk Fertilitetsselskab nåede den andel i 2021 op
på 12,3 procent.
Udregnet på baggrund af et samlet fødselstal på 63.473 og med 7.795 børn, der kom til verden efter assistance fra offentlige og private
fertilitetsklinikker.
“Det har været et kæmpe teknisk fremskridt, at vi fik indført time-lapse systemet, så æggene ikke længere skal tages ud flere gange, når vi skal tjekke deres udvikling under mikroskopet.
Systemet tager fotos af æggenes udvikling hvert 10. minut og i syv forskellige lag, og den film kan vi så studere i fred og ro på en pc. Det har fx vist sig, at æg, vi måske vurderede til at være grimme og halvsløje, lavede alt muligt sjovt hen over natten og kunne rette sig fint op. De æg smed vi tidligere ud. Systemet har givet os en meget større indsigt i, hvad der egentlig sker under celledelingen,” siger Kirsten Madsen.
Og en større ærefrygt.
“Ja, man kan ikke undgå at have en vis ærefrygt, når man arbejder med liv på denne måde. Men det må ikke blive til frygt, for så kan man slet ikke være i det. Vi står med dyrebare æg i hænderne, der ikke bare kan erstattes, hvis de går til. Det skal man kunne leve med,” siger Kirsten Madsen.
“Ja, det er et meget følelsesladet job,” medgiver Lis Bedsted.
“Allerførste gang jeg selv skulle være med til at lægge et æg tilbage, og lægen sagde: ‘NU sker det det,’ mens hun havde øjenkontakt med kvinden, da måtte jeg kæmpe for at holde tårerne tilbage. Er du sindssyg, hvor kan man blive berørt. Vi arbejder jo med tro, håb og drømme. Det er præcis dét, der er så fascinerende.”